|
ИНТЕРСТИЦИАЛЬНЫЙ ЦИСТИТ
 |
Интерстициальный цистит (ИЦ) всегда был относительно плохо изученным заболеванием, его этиология остается до конца неизвестной из-за недостатка рандомизированных исследований. Многообразие симптомов и различия в восприимчивости пациентов к лечению указывают на полиэтиологичность заболевания.
Описательный термин «интерстициальный цистит» был впервые предложен Skene (1887) в книге, посвященной болезням женского мочеиспускательного канала и мочевого пузыря. Язва мочевого пузыря была описана Hunner в 1914 г. и до настоящего времени носит его имя.
По некоторым оценкам в США около 3–6 % из общего числа женщин страдают ИЦ. Число больных в настоящее время может достигнуть 12 млн человек, из которых 1–4 млн составят мужчины. Обследование пациентов и диагностика ИЦ в медицинских центрах Европы, Северной Америки и Японии значительно отличаются. Этим фактом объясняется различие в эпидемиологических данных о заболевании в разных странах.
По логике данное заболевание должно представлять некую форму воспаления в глубоких слоях стенки мочевого пузыря с типичной цистоскопической и патоморфологической картиной. Название «интерстициальный цистит» нередко фокусирует внимание исследователей лишь на мочевом пузыре, в то время как он может быть лишь местом сосредоточения действия различных этиологических факторов.
Практика показывает, что окончательный диагноз «интерстициальный цистит» устанавливается, в среднем, спустя 3–4 года от начала заболевания, при этом нередко больные обращаются к нескольким специалистам (гинеколог, уролог, невролог и др.).
|
Международное общество по изучению синдрома болезненного мочевого пузыря (ESSIC), ежегодный конгресс которого прошел 2–4 июня 2011 г. в Москве, считает, что название «синдром болезненного мочевого пузыря» (СБМП) (Bladder Pain Syndrome (BPS)) лучше соответствует нашим представлениям о заболевании и современной номенклатуре болевых синдромов, чем ИЦ. Предложено следующее определение СБМП:
- СБМП диагностируется на основании хронической (> 6 мес) тазовой боли, давления или дискомфорта, связанных по ощущениям с мочевым пузырем в сочетании, по крайней мере, с одним из мочевых симптомов, таких как ургентное или учащенное мочеиспускание. Схожие по клиническим проявлениям заболевания, как причина имеющихся симптомов, должны быть исключены. Дальнейшая документация и клас- сификация СБМП предпринимаются в зависимости от результатов цистоскопии с гидробужированием и патоморфологического исследования биоптатов;
При подозрении на СБМП/ИЦ цистоскопия выполняется под общей анестезией, что дает возможность максимально наполнить мочевой пузырь (гидробужирование) под давлением около 80 см Н2О. Анатомическая емкость его в норме составляет не менее 800 мл. Гломеруляции представляют собой подслизистые петехиальные кровоизлияния, при II степени тяжести поражения мочевого пузыря это – большие субмукозные кровоизлияния (ecchymosis), а при III степени – диффузные, тотальные кровоизлияния в слизистую.
Термин «гуннеровская язва» ESSIC предложило заменить термином «гуннеровское поражение». «Гуннеровская язва» не является истинной хронической язвой, а скорее особым воспалительным поражением, представляющим глубокий разрыв слизистой и подслизистого слоя, спровоцированным растяжением мочевого пузыря. Слово «язва» подразумевает, что она может быть видна при цистоскопии без гидробужирования. ESSIC использует определение, предложенное профессором M. Fall (Швеция): «Гуннеровское поражение выглядит типично как окрашенная в красный цвет зона слизистой с небольшими сосудами, сходящимися радиально к центральному рубцу, покрытому депозитами фибрина или сгустком, прикрепленным к этой зоне. Это место разрывается при увеличении наполнения мочевого пузыря, отмечается петехиальное просачивание крови из зоны поражения и краев слизистой, напоминающее водопад. После растяжения развивается довольно типичный, легкий буллезный отек с различной периферической протяженностью». После опорожнения мочевого пузыря его наполняют повторно до половины и выполняют биопсию с помощью больших щипцов из 3 (или более) точек в области дна, латеральных стенок и зон максимального поражения. В биоптатах обязательно должен присутствовать мышечный слой.
Согласно последним рекомендациям Американской урологической ассоциации (AUA, 2011) лечение СБМП/ИЦ следует начинать с наиболее консервативных методик, а в случае их неэффективности переходить к менее консервативным методам. Вид лечения зависит от тяжести симптомов заболевания и предпочтений самого пациента. По истечении клинически значимого периода применение неэффективных методик прекращают. В интересах пациента следует проводить многоплановую, симультанную терапию. Это прежде всего относится к лечению тазовой боли, когда нередко необходим мультидисциплинарный подход. При неэффективности различных методов лечения следует провести пересмотр лечебной тактики и, возможно, клинического диагноза.
Пациентов, страдающих СБМП/ИЦ, необходимо информировать о нормальной функции мочевого пузыря, характере заболевания, существующих методах лечения, их риске, поведенческой терапии, средствах борьбы со стрессом, который может привести к усилению симптоматики. Вторым направлением в лечении СБМП/ИЦ является применение мануальной терапии (воздействие на тазовые, абдоминальные и бедренные мышечные триггерные точки, протяженные мышечные контрактуры и рубцы). Вместе с тем назначение упражнений, направленных на укрепление мышц тазового дна (например, гимнастика по Кегелю), противопоказано.
Пероральная фармакотерапия заключается в назначении трициклических антидепрессантов, антигистаминных препаратов и блокаторов Н2-рецепторов, а также пентозанполисульфата. Для внутрипузырной фармакотерапии рекомендованы диметилсульфоксид, гепарин и лидокаин в сочетании с кортикостероидами.
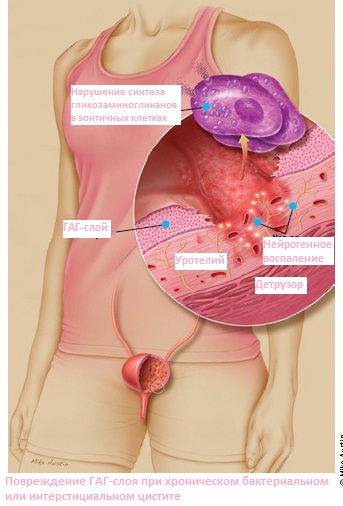
В отличие от США, в Канаде и странах Европы для инстилляций в мочевой пузырь в настоящее время нередко применяют препараты, восстанавливающие защитный гликозаминогликановый слой, такие как хондроитин сульфат, гиалуронат натрия (Уро-Гиал) или их комбинацию.
Третьим направлением (уровнем) в лечении СБМП/ИЦ является цистоскопия под общей анестезией с гидробужированием мочевого пузыря. При выявлении участков гуннеровского поражения выполняют их коагуляцию (гольмиевый лазер, электрокоагуляция) и/или введение в подслизистый слой триамцинолона.
К четвертому направлению лечения относятся различные методики нейростимуляции, включая имплантацию постоянного нейростимулятора. В урологической клинике МГМСУ, а также в ряде медицинских центров Европы на протяжении длительного времени применяют метод эндовезикального ионофореза (эндовезикального введения лекарственных препаратов под действием электрическо- го постоянного тока).
Назначение циклоспорина А и внутридетрузорное введение ботулинического токсина типа А (botulinum toxin A, BTX-A) рассматриваются как пятое направление лечения СБМП/ИЦ. Следует отметить, что в связи с отсутствием роста микрофлоры при бактериологическом исследовании у большинства больных с СБМП/ИЦ и недоказанностью инфекционной теории его возникновения длительное применение антибиотиков является неоправданным. Вместе с тем при выполнении эндо- везикальных процедур и цистоскопии проводится антимикробная профилактика развития мочевой инфекции, при этом предпочтение отдается препаратам, обладающим доказанной эффективностью при однократном применении (например, фосфомицина трометамол).
У ограниченного контингента больных с потерянной емкостью мочевого пузыря, на- личием мучительных тазовых болей и выраженной дизурией возможно выполнение ортотопической пластики мочевого пузыря, суправезикальной деривации мочи с/без цистэктомии.
По мере накопления клинического опыта необходима критическая оценка эффектив- ности и безопасности существовавших ранее и появляющихся новых методов лечения СБМП/ИЦ. Медикаментозное лечение, безусловно, имеет ряд преимуществ, однако его эффективность всецело зависит от совершенствования наших знаний об этиологии и патогенезе данного заболевания.
Андрей Владимирович Зайцев, профессор кафедры урологии ГОУ ВПО МГМСУ Минздравсоцразвития России
Источник: http://www.urotoday.ru
|
